股骨头缺血性坏死的诊断手段包括:病史与体征、X线摄片、放射性核素扫描、功能性骨检查,选择性血管造影、MRI及组织病理学检查。
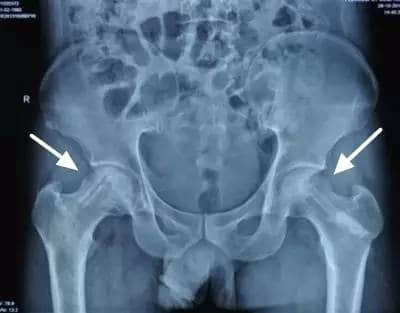
(1)病史与体征:①疼痛:典型的股骨头缺血性坏死为腹股沟部深刺痛,其疼痛可放射至臀部及膝部,疼痛常为间歇性并逐渐加重,偶有急性发作型;②有激素或酒精过量摄入史:多见于高危患者。患镰状细胞贫血,一侧已明确诊断为骨坏死,应高度警惕原侧有否骨坏死;③体征:体检时早期体征为髋关节内旋活动受限或强力内旋时疼痛。
(2)X线摄片检查:摄片宜采用前后位及蛙式位,蛙式位可补充前后位因髋臼重叠而显示不清的不足。问题是X线片出现改变时,病变已超出初期范围。
(3)放射性核素扫描:如发现热区中有冷区即可确诊,但此现象可重复性差,故其特异性低。Mont认为核素技术还是可用的,因为价格较为低廉,建议X线摄片阴性者,可行骨扫描检查。
(4)功能性骨检查:Arlet等提出的功能性骨检查在此分期中未采用,原因是它的侵入性操作,其所获得的资料为骨内压和骨内静脉造影,而不是骨坏死的特殊表现,许多其他骨病亦可出现。
(5)MRI检查:MRI能显示骨现存过程的影像。推荐的典型的T1加权相为冠状面和轴面各为5mm及2.5m的层面扫描,其他方向可另加,但最少需做T2加权。最早的表现可为单密度线(低信号强度)的带状影,此表示正常和缺血的分界。T2相呈双线征,此表不多血管的肉芽组织。MRI还能显示缺血范围及再血管化的情况。但有时组织上显示坏死,而MRI却为阴性。组织学检查为侵入性操作,但其可靠,故应争取在每一可能的机会都行此项检查,一般认为骨空陷窝达50%才有诊断价值。
放射性核素扫描对股骨头坏死的早期诊断价值如何?
当骨坏死未修复时,放射性核素扫描表现为冷区,修复时表现为核素浓集即所谓热区,因此骨坏死特异性诊断为热区中有冷,即所谓针孔改变。如均有核素浓集,此为非特异性,因为其他骨病也有类似改变。但董天华认为,如股骨头坏死核素浓度下降,则预示骨坏死已静止,因修复已完成。
组织病理学检查对骨坏死的早期诊断有何价值?
组织病理学检查仍为骨坏死的早期诊断的“金标准”。当骨小梁骨的陷窝空虚达50%时可确诊。当然,骨髓内水肿,生血细胞消失,纤维增生等也可帮助诊断。组织病理学检查为侵入性操作,患者有时难以接受,但医师应争取每一机会。
MRI检查对股骨头坏死早期诊断的价值如何?
MRI检查系目前非侵入性诊断手段中骨坏死诊断最敏感最特异的方法。Mitchell将股骨头坏死的MRI改变分为四型:
A型(脂样型):即所谓双线征最常见,病变区在T1和T2加权像上形成带状或环状低信号区。T2加权像上有低信号外缘和高信号的内缘,此显示反应性骨(黑线)和血管组织(亮线)在缺血和有活力骨的交界处。Mitchell认为双线征作为代表股骨头坏死早期改变的特征已被多数学者接受。
病理学基础:
低信号区主要成分为修复增厚的骨小梁、间充质、纤维组织及碎片。新骨形成导致脂肪组织减少。
高信号区则由坏死骨髓组织构成,以脂肪性骨髓为主,修复尚未达此区。
B型(血样型):T1和T2加权像均显示坏死似亚急性血肿的高信号,此表明修复已开始,坏死区内有大量毛细血管增生。此型因时间较短故在临床少见。
C型(液样型):股骨头内脂质成分由于被修复的增生肉芽组织及纤维组织替代而减少,修复反应造成坏死组织水肿,MRI显示T1低信号,T2高信号。
D型(纤维型):修复晚期,坏死区完全被纤维组织或硬化骨替代,T1和T2均为低信号。
以上就是关于“股骨头缺血性坏死的诊断手段”的简要介绍,如有出现股骨头坏死的症状,建议您及时进行科学检查及治疗,以免给您的健康带来危害。莲池骨科医院在治疗股骨头坏死等骨病问题上,汇聚了临床较为丰富的主任医师团队,希望可以帮助到您。最后,有关骨病问题可以点击此处咨询,请详细描述您的症状、疾病或身体状况,便于精确分析。